2009年5月 6日 « トップへ » 2009年5月 8日
2009年5月 7日
当医院では、チーム治療を大切に致しております
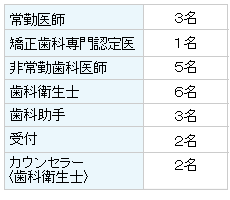 当医院の診療スタッフは、そのほとんどが常勤、または非常勤で大学病院に臨床系の医員として勤務しております。
当医院の診療スタッフは、そのほとんどが常勤、または非常勤で大学病院に臨床系の医員として勤務しております。
また、スタッフ専門分野のプロフェッショナルを揃え患者様に対し治療を行っております。
当院の歯科衛生士5名は日本歯科審美学会認定"ホワイトニングコーディネーター"の資格を取得しております。
(歯科衛生士とは...厚生労働大臣指定の養成機関等で所定の教育を受け、歯科衛生士国家試験に合格して資格を得た、歯およびお口の中の予防処理等を行う歯科医療のスペシャリストです。)
院長 歯学博士 力武 康次
 【プロフィール】
【プロフィール】
東京都出身 歯科医師歴:24年、インプラント治療歴19年
1990年 東京医科歯科大学大学院修了・歯学博士
(生体材料学、分子生物学専攻)
1990年1月~ アメリカ合衆国コールド・スプリング・ハーバー研究所研究員
http://www.cshl.edu/
1992年1月~ タカラ歯科医院副院長
1995年9月~ 飯田橋内科歯科クリニック歯科部長
1996年8月~ 鈴木ビル歯科院長
1999年9月~ リキタケ歯科医院開設
2005年4月~ 医療法人社団康正会 リキタケ歯科医院 理事長
日本口腔インプラント学会認証医
ITIメンバー
【所属学会・研究会】
日本歯科医師会会員 / 東京都歯科医師会会員 / 豊島区歯科医師会会員 /
日本口腔インプラント学会会員 / 日本歯周病学会会員 /日本顎咬合学会 /
日本歯科審美学会会員 /日本ヘルスケア歯科研究会会員 / OJ /
厚生労働省認可社団日本歯科先端技術研究所会員・フェロー /
日本口腔インプラント学会指定研修115単位コース終了
ITI Study Club Tokyo
【治療・診療に対する心がけ(モットー)】
患者さんの立場に立った医療サービスを提供するため、説明を重視したカウンセリングを中心に安心・安全な診療を心がけています。
骨の高さ・厚みが足りない場合(骨移植+GBR )
過去では、安全なインプラント埋入は十分な骨の幅と高さがある場合にのみ限られていました。
その一方で、インプラント治療を希望される患者様は増加しており、十分な骨量のない場合への対応として様々 な研究・治療方法の開発がされてきました。
当院のスタッフは最新の情報・技術の習得・研鑽を継続的に行い、 以下のような技術をもって従来では難しいとされていた症例にも安全に対応できるようにしております。
骨移植+GBR(Guited Bone Regeneration) を行います。
インプラント埋入に際し、周囲の骨が十分になかったり、一部足りないときに、比較的少量の骨を移植して骨を増生させる方法です。増生量が多く必要なときは、インプラント埋入に先立ち行いますが、通常、インプラント埋入と同時に行います。また、長期の安定した結果を得るために多くの症例で、移植した骨の周囲を安定した骨増生を図るための特殊な膜(ゴアテックス膜、コラーゲン膜など)で覆います。

上顎の臼歯部で骨が不足する場合
上顎の臼歯部の骨の中には副鼻腔のひとつである上顎洞という空洞があり、鼻腔に通じています。
上顎臼歯部の歯牙を失った場合、もともとの骨の高さが少ないケースのほか、上顎洞の拡大や歯槽骨の吸収により骨の厚みが足りないことが多くあります。
この場合、骨の厚みによって処置の方法が変わります。
骨の高さが10mm以上ある場合→通常の理入
骨の高さが5~10mmの場合 → ソケットリフト
骨の高さが5mm以下の場合 → サイナスリフト
ソケットリフト(上顎洞底挙上術)
インプラントの埋入の際にソケットエレベーターを用いて、上顎洞の底部の骨を挙上させ、そのスペースへ移植骨(リンク)を入れます。この場合、骨の移植量は比較的少なくてすみます。
結果、インプラント埋入部周囲のみの骨が増生されます。 上顎臼歯部埋入の約半数で行われています。

抜歯即時・早期のインプラント埋入
抜歯をした部位は、早急に周囲の骨が吸収し、インプラント埋入に適さない状態になることがあります。
骨量を十分に確保する目的のためにGBR法を併用して、抜歯後早急にインプラントを埋入することがあります。ITIインプラントの中には、この目的の形状を持ったTEインプラントが用意されています。
相談できますか?
初診でいらした患者さんとはまず相談から始めます。
歯科治療の選択はインプラントだけではありませんので、お口の状況に合わせて、最善の治療方法を多角的に検討させていただきます。そのうえで、治療期間・治療費用などの患者さんのご希望を伺いつつ、ご相談しながら治療方針を決めていきます。
事前の診査は何をしますか?
インプラント治療ご希望の場合には、以下の診査が必須になります。
1.口腔内所見・パノラマX線写真
2.歯周病検査
3.口腔内写真
4.スタディモデル お口の型取り→模型の作製
5.CT検査
以上の資料をもとにインプラント治療の可否、詳細な術式の検討を行います。
CT検査とはなんですか?必要ですか?
当院設置の歯科用3DCTにより3次元的な骨の形・骨の硬さ、神経を含む周辺組織の状態の把握ができます。これらの情報は安全なインプラント治療には不可欠で、難易度の高い症例はもちろん、簡単な症例でも必要な診査になります。
現在ではCT診査なしで行うインプラント治療は、地図なしで探検に向かうようなリスクの高いことと考えています。
治療方法で患者の希望を聞いてくれますか?
治療方法により患者さんへの外科的侵襲・治療機関・治療費用・術後の使い心地・術後のメインテナンスなどに違いがあります。
さまざまの要因を考慮に入れて、患者さんの希望を第1に考えて治療方法を決めていきます。
ご相談の際に、率直なご希望をおっしゃっていただいた方が結果的には満足度の高い治療結果になると思います。
セカンドオピニオンをもらえますか?
インプラント治療の経験・考え方・器具・材料などにより歯科医師によって治療方針が多少違ってくることがあります。
他の医院でも話を聞きたいという場合には、セカンドオピニオンとしてのお話をさせていただきます。また、他の医院での見解も聞きたい方には、レントゲン写真のコピーをお渡しすることもできます。(CTデータに関しては有料となります)
誰でも治療を受けられますか?
【年齢】
顎の骨が成長しきっていないお子様には適応できません。他の要因に問題がなければ、年齢の上限はありません。当院での最高齢は85歳です。
【血圧】
血圧の高い方でも薬などでコントロールされている方は術中慎重にモニタリングしながら行います。
【心臓病】
必要に応じてかかりつけのお医者さんにお問い合わせをして病状を確認してから行います。
【糖尿病】
外科処置の予後が良くないことが多く、慎重な病状の検討が必要です。薬や食事によって十分にコントロールされているときには適応できることがあります。
【骨そしょう症】
骨の状態をCTで精査することが必須です。また、ビスフォスフォネートを服用されている方は、外科処置の後に骨への異常が発現することがあり、インプラント治療の対象にはなりません。
【協力度】
患者さんの協力度はたいへん重要な要因です。術前術中には、術後の管理も多くの部分を患者さんの努力が占めます。
【歯】
欠損した歯の数による制限はありません
【歯ぎしり】
インプラント治療後にも歯ぎしりをされる方には、噛む力を分散させるためにプラスチックのプレートを就寝時に装着していただくことがあります。
【歯周病】
インプラント治療前に歯周病の治療を行い、メインテナンスが十分に行われている状況であれば、インプラント治療は適応できます。
【骨の形態】
インプラントに適した骨の形態はあります。一方、骨の増生やインプラント埋入の位置・傾斜の工夫により治療は可能になります。このためには3DCTによる3次元的な診査・診断・計画が必須となります。
どのような場合に有効な治療ですか?
1.歯を欠損した後に義歯を入れたが使えなかった方
2.ブリッジのように前後の歯を削りたくない方
3.できるだけ自然の歯に近い形でしっかりとかみたい方
4.総義歯を使っているが安定しない方
以上のような方の問題解決に、インプラント治療はとても有効な治療方法といえます。
治療ができない場合はありますか?
適用の難しい方はいます。インプラント以外の治療方法やインプラントの種類・位置・本数を変えることなどにより適応できることもありますので、ご相談ください。
タバコを吸っていてもいいですか?
喫煙している方にインプラント治療を行った場合、予後が必ずしも芳しくないことが知られています。この機会に禁煙して頂くのが、インプラントを長く持たせることとなります。
インプラントはほかの治療方法と比較して利点欠点は何ですか?
| 利点 | 欠点 | |
|---|---|---|
| 着脱可能な義歯 | ・前後の歯をほとんど削合する必要がない ・比較的安価 ・うまく使えないときに他の方法に変更ができる |
・食事、会話の際に動きやすい ・義歯と歯肉の間にものが入る ・異物感がある |
| ブリッジ | ・固定性で噛みやすい ・材質を選ぶことで自然な歯に近づけられる |
・前後の歯をかなり削合する ・場合によっては削った歯の神経の治療が必要になる ・保険を適応できる場合もあるが、やや高価 ・前後の歯に問題が生じると全体をやり直す必要がある |
| インプラント | ・固定性でしっかり噛める ・自然な歯の形に類似させられる ・前後の歯を削る必要がない ・前後の歯に問題が生じてもやり直す必要がない ・食事の味が自然になる |
・骨の状態が適応できるかの診断が必要 ・保険の適応がなく、比較的高価 ・治療期間がやや長くかかる |
| 着脱可能な床義歯 | ブリッジ | インプラント | |
|---|---|---|---|
| 前後の歯への影響 | ● 力の負担 |
× 歯の削合・力の負担 |
◎ |
| 他の治療方法への 移行 |
◎ | × | △ |
| 再治療しやすさ | ● 修理は容易 |
× | ○ |
| 装着感・異物感 | × | ○ | ◎ |
| 審美性 | △ | △ 材質による | ○ |
| 食事のしやすさ 味の感じ方 |
× | ○ | ○ |
| 話のしやすさ | × | ○ | ○ |
| 咬む力 | × | ○ | ◎ |
| 治療期間 | ○ | ○ | △ |
| 保険適応・費用 | ○ 材質により保険適応あり |
△ 材質により保険適応あり |
× 保険適応がない |
| 長期信頼性 * | × 2~5年 | ○ 3~10年 | ◎ 10年以上 |
*おおむね90%以上が問題なく使用できる期間(材質・欠損歯数により幅があります)
歯が1本もなくてもインプラント治療ができますか?
歯がない場合にもインプラント治療はできますし、歯がない場合にこそインプラントのメリットが大きく発揮できます。
6~8本のインプラントを埋入できれば、インプラントを連結した形で歯を作製し、しっかりと噛むようにできます。
また、外科的侵襲が非常に少ないミニインプラントを2~4本埋入できれば義歯をアタッチメントという装置でしっかり留めて飛躍的にかめるようになります。
→磁性アタッチメント(マグネット)を利用して入れ歯(義歯)を安定させる方法
安全な治療ですか?
術前の診査において安全に配慮した治療計画を慎重に立てます。外科処置になりますので、院内感染などにも十分に配慮して進めます。
材料に関しては厚生労働省認可があり、欧米含め世界各国で長年使用されているものを使用していますので、安全性は十分に確立されているといえます。
リスクはありませんか?
一連のインプラント治療を通じてリスクとして考えられるのは
1.治療計画に由来するもの
2.患者さんの体質.体調によるもの
3.外科処置に伴うもの
4.インプラント機材に由来するもの
リスクの程度は、患者さん個々人の状況によって違うと思われますが、そのリスクが当院の力量を超えていると感じれば、さらに専門的な医院を紹介させていただいております。
TEインプラント

TEインプラントは、特に抜歯窩への即時埋入または早期埋入(抜歯後6-8週)への使用を目的として設計されています。
歯根上部にはテーパー形状構造を採用し、シリンダー(円筒)形状とコニカル(円錐)形状の長所を持つインプラントです。
成功率はどれくらいですか?
これまでリキタケ歯科医院の院長が関わった15年間のインプラント治療を通じて骨にうまくつかなかったものは0.3%ありますが、いずれも再治療(インプラントの再埋入)により、最終的にはインプラントで咬めるようになりました。
器具・材料は安全なものですか?
器具・材料ともに日本の厚生労働省の認可の通ったものを使用しております。
また、特別な症例で海外では広く・長年使用されているにもかかわらず、日本では未承認の材料を必要とすることがあります。
その際には、事前に患者さんとご相談の上、ご了解いただいたときのみ使用することがあります。
金属アレルギーはでませんか?
インプラントに使用されているチタン合金に関して、金属アレルギーを生じることは非常にまれなことと考えられます。学会でもごく少数の報告がされているにすぎません。
他の歯への影響はありませんか?
インプラントが骨の中で他の歯に接触した場合には影響が出ることがありますが、これは事前のCT診査で確認しておけば十分に避けることができます。
良い影響としては、インプラントにより咬み合わせの力を分散できることで、他の歯を保護することが期待できます。
骨・神経への影響はありませんか?
お口の中の軟組織、骨には複雑な神経・血管の走行が見られます。
また、個人差も大きいので、術前にCT撮影を含めた慎重な診査が必要となります。
診査・治療計画をシュミレーションソフトを活用して十分に行うことでそれらの組織への影響を最小限に抑えることができます。
どれくらいもちますか、使えますか?
全身状態やお口の中の状態で適応症の間違いがなく、インプラント治療後のメインテナンスを確実に行っていれば、10年以上はもつと考えています。
われわれの最長の症例が15年経過し、現在更新中で、継続的に通われている患者さんは皆様長期間にわたって問題なく使用して頂いております。
材料、材質の耐久性はどうですか?
インプラント本体は一度骨に接合するとまず折れるようなトラブルを生じることはありません。
ただし、インプラントの上部構造(歯の頭に相当する部分)に関しては、インプラント部位が天然の歯よりも強くかみしめることが可能なため、破折を生じることがあります。
この部分に関しては、作り直しが比較的簡単に行えます。
何本入れればいいのですか?
必ずしも失った歯の本数を入れる必要はありません。
それぞれの患者さんとの相談において、お口の中の状態、骨の状態、治療費用・期間、どれくらいしっかり噛みたいかといったことで、必要はインプラントの本数を決定していきます。
20年前ほどのインプラントでトラブルが多かったのはなぜですか?
20年ほど前に日本で主に行われてインプラント治療ではインプラントのデザイン・材質が最近のものと大きく異なりました。
その当時では、インプラントを骨にしっかりと接合させるという発想はなく、機械的に嵌合させるだけもので、体の異物反応で抜け落ちてしまいました。
ところが、40年前にスウェーデンのブローネマルク博士がチタンが骨にしっかりと接合する(オッセオインテグレーション)ことを発見して以来、インプラント治療の常識がすっかりと変わり、長期 的に安定した治療となりました。
どの程度かめますか?
インプラントの上部構造(歯の頭に相当する部分)が入った後、噛んだときの違和感がしばらくありますが、多くの患者さんは数週間~1か月程度で天然の歯と同じように違和感なく咬めるようになっています。
見た目の回復はどうですか?
特に前歯領域に関しては見た目の回復を重視する必要があります。
仮歯の期間を長くとり、周囲の歯肉が十分に安定して、見た目に問題ない程度になるまで待ちます。場合によっては、見た目の回復のために、骨や歯肉の移植・造成といったことを行うこともあります。
どこまで自然に近づきますか?
インプラント体は規格された大きさ、太さがありますので、完全に天然の歯と同じということにはなりません。
ただ、見た目がほとんど天然の歯と変わらない、日常生活で違和感なく使用できるという点では、ほぼ自然な状態に近づけることができます。
歯科医院の選び方はありますか?
インプラント治療の成功の第1歩として歯科医院・歯科医師選びが重要です
【1】治療の経験
インプラント治療は長期の経過の後に口腔内で正常に機能しているのでその治療の成功が判断されます。
どの程度の期間インプラント治療に取り組んできたのか、様々な部位・症状に対してどの程度対応してきたのかを確認することが必要です。
【2】研修
インプラント治療は日々進歩しています。最新の治療技術・機材について絶えず研鑽を積んでいくことで患者さまの満足度をさらに上げることができます。治療を担当する歯科医師がどの程度の研修を積み重ねているか、スタッフに教育が行き届いているのかを留意しましょう。
【3】治療費
インプラント治療には保険がききません。また、骨増生などの複雑な処置を必要とすると一層の負担となります。今日では、インプラント器材もコピー商品のようなものもあり、あまり安価な治療費の場合には注意が必要です。世界的に信頼のある確かなインプラントシステムを導入している歯科医院であれば、ある程度の負担を考えたほうがいいようです。
【4】診断・治療計画
インプラント治療では模型・レントゲン写真(パノラマ、セファロ、断層、CTなど)にて骨の状態や咬み合わせの状況について緻密な診断がかかせません。安全確実に施術し、長期にわたり機能的にインプラントをお使いいただくには術前の診断・計画がその要になります。特に、CT装置が院内に設置されているかは、診断・計画においてとても重要なことと思われます。
【5】説明・カウンセリング
治療計画に関してインプラントに限らず、口腔内全体を考えた説明がなされるべきです。それぞれの利点・欠点を患者様とご相談させていただき、それぞれの方に最善の治療方法を選択していただけるようなカウンセリングを十分に行うことで納得の治療となるでしょう。
【6】担当医の技量
インプラント治療を担当する歯科医師がインプラントにのみ傾倒しているのでは口腔内全体の長期的健康は望めません。インプラント治療に関してはもちろんのこと、歯科医療全体への広い視野と技術を持ち合わせていることで様々な状況での問題に対応してもらえるでしょう。
【7】症例数とメインテナンス
症例数の多さを誇る歯科医師もいるようですが、長期的なメインテナンスを十分に行うにはそれぞれの歯科医院に適切な症例数には限りがあります。歯科医師1人当たり年間50~100症例が適切の範囲と考えられます。
どのような先生に治療を受ければいいですか?
歯科一般の治療も同様なことですが、患者さん自身が"この歯医者に任せて いい"と感じられるかが大切だと思います。
家族・友人・知り合いの紹介・町の評判なども大切でしょう。
技量に関しては、外部からは全くわからないと思いますが、研修会・講演会・学会などへの参加状況で最新の治療技術を取り入れているか、広い視野を持ってインプラント治療を客観的に評価しているかの参考には なると思います。
経験・実績はどれくらいありますか?
院長はインプラント治療を始めて19年が経過し、現在、年間約100本、ほぼ100%(当院で経過をフォローできていないものを除く)の成功率です。
高い成功率を維持できているのは、CTなどによる術前の無理のない治療計画と一般の歯科診療を含めた総合的な歯科診療により、症例数を制限させていただいていることに起因すると思います。
また、患者さんの協力が大きく寄与していることに感謝しております。
勉強・研修していますか?
当院でインプラント治療に携わる歯科医師は、業者のみならず学会・研究会による実習付研修によるトレーニングを受けております。
院長が参加したインプラントに関連するものだけでも2007年~2009年にかけて72日間、500時間以上の研修を積んでおります。
他の医院の続きでもいいですか?
イ ンプラントに関しては、それぞれの歯科医師や主導するインプラントメーカーにより考え方が異なります。
同じシステムを採用するインプラント間では互換性が ありますので、他の医院の続きでも治療は可能です。また、メーカーが違っていても メインテナンスの引き継ぎなどは可能です。
どれくらいの費用がかかりますか?
費用に関しては料金表のページを参考にしてください。
費用のことについて誰に相談できますか?
治療費用に関しては当院専属のカウンセラーとご相談ください。
治療方法・治療の進め方、お支払方法の工夫についてもご相談させていただきます。
支払の方法は選べますか?
治療費の支払い方法は、現金・カードともに一括・分割・ボーナス併用などご相談させていただきます。
追加治療の際の費用負担はありますか?
基本的には、術前に治療計画を立てたのちにカウンセリングにて治療費を決定していきます。
その中で、追加の治療が必要になる場合、または必要になる可能性のある場合ともに事前にお話しさせていただきます。
ただし、治療が進んでいく中で、追加治療が必要になった場合は改めてご説明・ご相談させていただいたうえで、費用の負担をお願いすることもあります。
実際にはどれくらいかかりますか?
当院で採用しているStraumann(ストローマン)インプラントは、骨との接合が早く確実なところから治療期間を短くできることが知られています。
それでも、インプラント体の骨への埋入から上部構造(歯の頭に相当する部分)を装着するまでは、最低6週間を必要とします。かなり条件のいい場合に限っては、インプラント体埋入とともに仮の上部構造を装着して、即日に使用できることもあります。
一般的には、インプラント埋入処置をしてから2~3ヶ月後に咬めるようになるとお考えいただければと思います。
手術時間はどれくらいですか?
インプラントの埋入自体は1本当たり10~15分で終了しますが、術前の消毒・麻酔、術後の安静などを含めると1~2時間かかるとお考えください。
治療期間に仮歯は入りますか?
かなり条件のいい場合には、即日に仮の歯を入れることは可能です。
また、ミニインプラントという暫間使用のインプラントを併用することで、長期使用予定のインプラントが骨に接合するまでの2~3か月ほど仮の歯をのせて使用することができます。
治療中は義歯を使えますか?
インプラント埋入直後は1週間ほど義歯の使用を控えていただくことがあります。
審美的な要因で義歯の使用が必要な方には、義歯の内面を工夫したり、ミニインプラントを併用して力の負担を分散させることでお使いいただけるようにします。
予約はいつ取ればいいですか?
お口全体の治療の計画の中でインプラント治療の時期を決めていくこととなります。
患者さんのご都合に合わせてほかの歯の治療と並行して進めていくこともできますので、ご相談の上、治療の予約時間を決めていきましょう。
前日・当日の体調で気をつけることはありますか?
前日はできるだけ疲れをとるため睡眠時間をお取りいただきたいと思います。当日はあまり緊張されることなく来院してください。
事前に気をつけておくことは?
インプラント埋入治療は比較的長く診療時間を確保しますので、体調やご都合で予約変更の際は事前にできるだけ早くご連絡ください。
また、前日にお電話にて予約の確認をさせていただいております。
予約確認後、最終的な準備に入りますので、その後の予約変更はご容赦ください。(準備費用をキャンセル料としてご負担いただくことになります)
当日の服装やお化粧で気をつけることはありますか?
できるだけ楽な服装で来院してください。お化粧はご自由ですが、口紅だけは落とし手いただきます。
また、術中にお口の周りはふき取らせていただきますので、お帰りのときのお化粧道具はお持ちいただければと思います。
心の準備としてはどうすればいいですか?
皆様、何日も前から緊張される方が多いようです。
確かに小さいとはいえ外科手術ですから緊張しないでという方が無理とは思います。
できるだけリラックスしてご来院ください。歯科医師はじめスタッフが万全の準備をしてお待ちしておりますのでご安心ください。
手術後の腫れや痛み・出血はどうですか?
【腫れ】
どうしても骨の中を触る処置になりますので、個人差はありますが、術後の腫れが出ます。通常は、術後1~3日がピークで1週間程度で消失します。
【痛み】
術中は麻酔をしているので、ほとんど痛みを感じることはありません。麻酔が切れてくる術後1~3時間後に1度痛みを生じますが、お渡しする鎮痛剤でほぼ解消されます。手術後は、鎮痛剤が来ていればひどい痛みを生じることはまずありません。
【出血】
歯肉を開けないで処置するときにはほとんど出血はありません。歯肉を開けて、術後に縫合した時は数時間、血の味がする程度のにじむような出血が続くことがあります。
手術後すぐに仕事はできますか?
術後数時間の麻酔が切れてくる頃は集注力のいる仕事は難しいかもしれません。
また、術野の安静のためにも丸1日位はお話を主にするお仕事・接客のお仕事は避けられた方がいいようです。
手術後に気をつけることは何ですか?
【麻酔】
麻酔が効いている間は頬や舌を噛まないように、やけどしないようにご注意ください。
【うがい】
出血を早く止めるためにはあまり頻繁にうがいしないことが肝要です。
【歯磨き】
ゆっくり丁寧にお願いします。特に埋入オペ後に縫合の糸を引っ掛けないようにご注意願います。
【洗浄・消毒】
術後2~3日以内に消毒に来ていただきます。
【風呂】
長湯をしなければ問題ありません。シャワー程度が無難と思われます。
【運動】
埋入オペ当日の激しい運動は避けてください。
【お酒】
絶対にいけないということはありませんが、控え目にお願いします。
【たばこ】
禁煙でお願いいたします。喫煙された場合、確実にインプラントの寿命は短くなると思ってください。
手術後の食事はできますか?
手術直後は治療部位を避けてできるだけ消化のいいものも召しあがっていただくことをお勧めします。
縫合した糸をとる1週間後以降は術前と同じようなお食事で構わないと思います。
手術後の歯ブラシはどうすればいいですか?
縫合した糸の付いている間、術野周囲はゆっくりと丁寧に磨いてください。
その後、縫合した糸をとったあとは術前と同じように磨いていただいて構いません。術後数週間して歯肉が安定してきたところで、インプラント周囲を専用のブラシで清掃することをお願いすることもあります。
どのような消毒・滅菌をしていますか?
診療室内は除菌空気清浄機を稼働させています。
通常の器具はオートークレーブにより高圧高温滅菌をしております。診療台、周囲は術前に消毒薬による清掃を行っております。
院内感染への対応はどうですか?
器具の滅菌を徹底することにより院内感染を防いでおります。
器具の使いまわしはありませんか?
できる限りディスポーザブル(使い捨て)の器材を利用しております。
TEインプラントの構造

1)解剖学的な最適の形態:抜歯窩に最適な適合を可能にし、一次的な固定を図ります
2)1.8mmのスムーズなネック:歯肉との親和性に優れます
3)TEに特異なスレッド(ねじ)形状:抜歯窩への強固な固定を可能にする幾何学的形態
2009年5月 6日 « トップへ » 2009年5月 8日





